Gonartroza stawu kolanowego jest najczęstszą lokalizacją choroby zwyrodnieniowo-dystroficznej, która charakteryzuje się stopniowym niszczeniem chrząstki z późniejszymi zmianami w powierzchniach stawowych, czemu towarzyszy ból i zmniejszona ruchomość.
Choroba częściej dotyka kobiety po 40 roku życia, zwłaszcza te z nadwagą i żylakami kończyn dolnych.
Staw kolanowy składa się z trzech przegródek:
- przyśrodkowa piszczelowo-udowa;
- boczna piszczelowo-udowa;
- nadrzepkowo-udowy.
Te przedziały mogą być dotknięte deformacją choroby zwyrodnieniowej stawów (DOA) zarówno pojedynczo, jak i w dowolnej kombinacji. 75% wszystkich przypadków gonartrozy to zniszczenie przyśrodkowego przedziału piszczelowo-udowego (podczas ruchów doświadcza obciążenia przekraczającego 2–3 razy masę ciała).
U młodych pacjentów częściej niszczony jest tylko jeden staw - prawy lub lewy (gonartroza prawostronna lub lewostronna).
Przyczyny DOA stawu kolanowego
Kilka czynników może być zaangażowanych w rozwój zmian zwyrodnieniowych chrząstki jednocześnie:
- przeciążenie mechaniczne stawu kolanowego (niektóre specjalności, sporty) z mikrotraumatyzacją chrząstki;
- konsekwencje urazów, interwencje chirurgiczne (meniscektomia);
- choroby zapalne kolana (zapalenie stawów);
- niespójności anatomiczne powierzchni stawowych (dysplazja);
- naruszenie statyki (płaskostopie, skrzywienie kręgosłupa);
- przewlekła hemarthrosis (nagromadzenie krwi w jamie maziowej);
- patologia metaboliczna (dna moczanowa, hemochromatoza, chondrokalcynoza);
- nadmierna masa ciała;
- naruszenia dopływu krwi do kości;
- osteodystrofia (choroba Pageta);
- choroby neurologiczne, utrata czucia w kończynach;
- zaburzenia endokrynologiczne (akromegalia, cukrzyca, brak miesiączki, nadczynność przytarczyc);
- predyspozycje genetyczne (uogólnione postacie choroby zwyrodnieniowej stawów);
- naruszenie syntezy kolagenu typu II.
Ale w 40% przypadków niemożliwe jest ustalenie pierwotnej przyczyny choroby (pierwotna artroza).
Patogeneza gonartrozy
etap początkowy
W początkowej fazie choroby zaburzone są procesy metabolizmu chrząstki. Zmniejsza się synteza i jakość głównej jednostki strukturalnej tkanki chrzęstnej, proteoglikanów, które odpowiadają za stabilność struktury sieci kolagenowej.
W efekcie siarczan chondroityny, keratyna, kwas hialuronowy są wypłukiwane z siatki, a wadliwe strukturalnie proteoglikany nie mogą już zatrzymywać wody. Jest wchłaniany przez kolagen, którego spuchnięte włókna prowadzą do zmniejszenia odporności chrząstki na stres.
W jamie maziowej gromadzą się substancje prozapalne, pod wpływem których chrząstka jest niszczona jeszcze szybciej. Rozwija się zwłóknienie torebki stawowej. Zmiana składu mazi stawowej utrudnia dostarczanie składników odżywczych do chrząstki i utrudnia przesuwanie się powierzchni stawowych podczas ruchu.
Postęp patologii
W przyszłości chrząstka stopniowo staje się cieńsza, staje się szorstka, na całej jej grubości tworzą się pęknięcia. Nasady kości doświadczają zwiększonego obciążenia, co wywołuje rozwój osteosklerozy i kompensacyjną proliferację tkanek kostnych (osteofitów).
Ta reakcja organizmu ma na celu zwiększenie powierzchni powierzchni stawowych i redystrybucję obciążenia. Ale obecność osteofitów zwiększa dyskomfort, deformację i dodatkowo ogranicza ruchomość kończyny.
W grubości kości powstają mikrozłamania, które uszkadzają naczynia i prowadzą do nadciśnienia śródkostnego. W ostatnim stadium choroby zwyrodnieniowej stawów powierzchnie stawowe są całkowicie odsłonięte, zdeformowane, ruchy kończyn są mocno ograniczone.
Objawy gonartrozy stawu kolanowego
Artroza stawu kolanowego charakteryzuje się przewlekłym, wolno postępującym przebiegiem (miesiące, lata). Klinika rozwija się stopniowo, bez wyraźnych zaostrzeń. Pacjent nie pamięta dokładnie, kiedy pojawiły się pierwsze objawy.
Objawy kliniczne gonartrozy:
- ból. Początkowo rozlany, krótki (przy dłuższym staniu, chodzeniu po schodach), a wraz z postępem choroby zwyrodnieniowej stawów ból staje się miejscowy (przednia i wewnętrzna powierzchnia kolana), ich intensywność wzrasta;
- lokalna wrażliwość na palpację. Przeważnie po wewnętrznej stronie kolana wzdłuż krawędzi szpary stawowej;
- schrupać. W fazie I może być niesłyszalny, w fazie II-III towarzyszy wszystkim ruchom;
- wzrost objętości, deformacja kolana. W wyniku osłabienia więzadeł bocznych osoba rozwija konfigurację kończyn w kształcie litery O (jest to wyraźnie widoczne nawet na zdjęciu);
- ograniczenie mobilności. Na początku pojawiają się trudności ze zgięciem kolana, później z wyprostem.
Przyczyny bólu w DOA:
- tarcie mechaniczne uszkodzonych powierzchni stawowych;
- zwiększone ciśnienie śródkostne, przekrwienie żylne;
- przystąpienie zapalenia błony maziowej;
- zmiany w tkankach okołostawowych (rozciąganie torebki, więzadeł, ścięgien);
- pogrubienie okostnej;
- zjawiska dystrofii w sąsiednich mięśniach;
- fibromialgia;
- kompresja zakończeń nerwowych.
W przeciwieństwie do choroby zwyrodnieniowej stawów, DOA stawu kolanowego może wykazywać samoistną regresję objawów.
Objawy kliniczne gonartrozy w zależności od stadium:
| Charakterystyka | ja wystawiam | II etap | III etap |
|---|---|---|---|
| Ból | Krótki, występuje częściej, gdy kolano jest wyprostowane (długotrwałe stanie, chodzenie po schodach) | Umiarkowany, znika po nocnym odpoczynku | Wyraźne, niepokojące nawet w nocy |
| Ograniczenie mobilności | Niewidoczny | Występuje ograniczenie rozszerzenia, łagodne kulawizny | Uporczywe przykurcze zgięcia-prostowników, kulawizny |
| chrupanie | Nie | Wyczuwalny w palpacji podczas ruchu | zdalny kryzys |
| Odkształcenie | Zaginiony | Niewielkie odchylenie osi kończyny do przodu, zanik mięśni | Zniekształcenie koślawe lub szpotawe. Staw jest niestabilny, zanik mięśni ud |
| zdjęcie rentgenowskie | Nieznaczne zwężenie szpary stawowej, początkowe objawy podchrzęstnej osteosklerozy | Przestrzeń stawowa jest zwężona o 50% lub więcej, pojawiają się osteofity | Prawie całkowity brak przestrzeni stawowej, znaczna deformacja i stwardnienie powierzchni stawowych, obszary podchrzęstnej martwicy kości, osteoporoza |
Częstym powikłaniem artrozy stawu kolanowego jest wtórne odczynowe zapalenie błony maziowej, które charakteryzuje się następującymi objawami:
- rosnący ból;
- obrzęk;
- wysięk do jamy maziowej;
- wzrost temperatury skóry.
Do rzadszych i groźniejszych powikłań należą: blokada stawu, martwica kłykcia kości udowej, podwichnięcie rzepki, samoistne wylewy krwi.
Diagnoza DOA stawu kolanowego
Rozpoznanie gonartrozy opiera się na charakterystycznych dolegliwościach pacjenta, zmianach wykrytych podczas badania oraz wynikach badań dodatkowych.
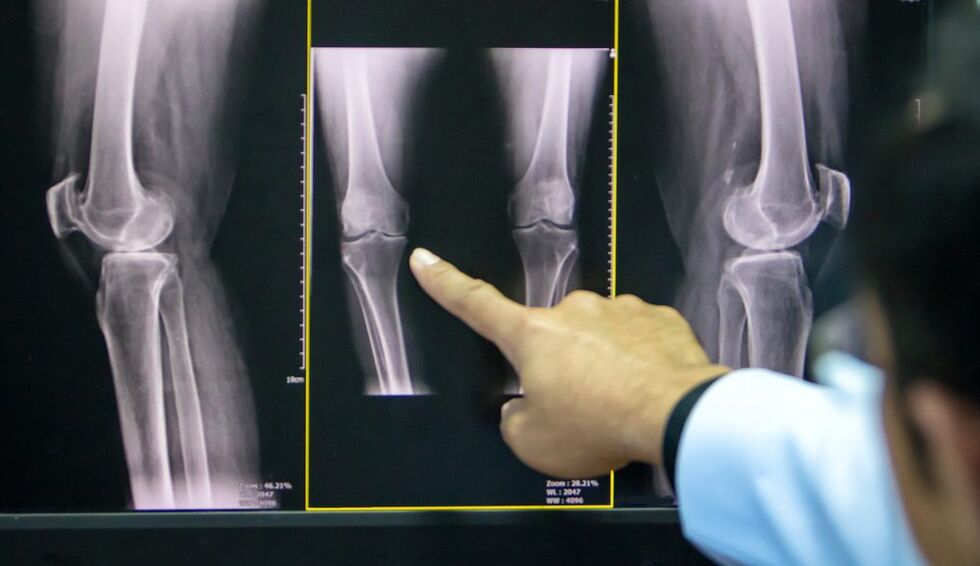
Aby potwierdzić chorobę zwyrodnieniową stawów, przepisuje się:
- radiografia stawu kolanowego w dwóch projekcjach (przednio-tylnej i bocznej): najbardziej dostępny sposób potwierdzenia diagnozy w zaawansowanym stadium patologii;
- USG: określenie obecności wysięku w stawie, pomiar grubości chrząstki;
- analiza mazi stawowej;
- artroskopia diagnostyczna (ocena wzrokowa chrząstki) z biopsją;
- obrazowanie komputerowe i rezonans magnetyczny (CT, MRI): najlepsza metoda diagnozowania DOA we wczesnych stadiach.
Jeśli lekarz ma wątpliwości co do diagnozy, może przepisać:
- scyntygrafia: skanowanie stawu po wprowadzeniu izotopu promieniotwórczego;
- termografia: badanie natężenia promieniowania podczerwonego (jego siła jest wprost proporcjonalna do siły zapalenia).
Leczenie gonartrozy stawu kolanowego
Schemat leczenia choroby zwyrodnieniowej stawów łączy kilka podejść: metody nielekowe, farmakoterapię i korekcję chirurgiczną. Stosunek każdej metody ustalany jest indywidualnie dla każdego pacjenta.
Leczenie nielekowe
W najnowszych wytycznych ESCEO (European Society for the Clinical Aspects of Osteoporosis and Osteoarthritis) dotyczących leczenia choroby zwyrodnieniowej stawu kolanowego eksperci kładą szczególny nacisk na edukację pacjentów i modyfikację stylu życia.
Pacjent potrzebuje:
- wyjaśnić, na czym polega istota choroby, nastawionej na długotrwałe leczenie;
- nauczyć korzystania z urządzeń wspomagających (laski, ortezy);
- przepisać dietę (dla pacjentów o wskaźniku masy ciała powyżej 30);
- dać zestaw ćwiczeń wzmacniających mięśnie ud i odciążających staw kolanowy;
- wyjaśnić znaczenie zwiększonej aktywności fizycznej.
We wczesnych stadiach artrozy stawu kolanowego dobre wyniki dają fizjoterapeutyczne metody leczenia:
- masaż;
- magnetoterapia;
- Terapia UHF;
- elektroforeza;
- kąpiele siarkowodorowe;
- aplikacje parafinowe;
- akupunktura.
Farmakoterapia gonartrozy
Stosowanie leków w DOA ma na celu złagodzenie bólu, zmniejszenie stanu zapalnego i spowolnienie tempa niszczenia chrząstki.
Leczenie objawowe:
- środki przeciwbólowe;
- niesteroidowe substancje przeciwzapalne (NLPZ) z grupy inhibitorów COX-2 w postaci tabletek lub czopków;
- nie-narkotyczne leki przeciwbólowe (z zespołem opornego bólu).
Leki modyfikujące strukturę (chondroprotektory):
- Siarczan chondroityny;
- Siarczan glukozaminy.
Leki te można przyjmować w postaci kapsułek w kursach kilka razy w roku, wstrzykiwanych domięśniowo lub bezpośrednio do jamy maziowej.
Terapia miejscowa obejmuje blisko- i dostawowe iniekcje glikokortykosteroidów, preparatów kwasu hialuronowego.
W stadiach I-II DOA ważnym miejscem w kompleksowej terapii jest stosowanie przeciwzapalnych maści, żeli i kremów na bazie NLPZ. Pomagają zmniejszyć potrzebę pacjenta do przyjmowania NLPZ doustnie, zmniejszając w ten sposób ryzyko uszkodzenia przewodu pokarmowego.
Środki ludowe
Stosowanie nalewek, wywarów, ekstraktów, miejscowych zastosowań roślin leczniczych należy traktować jako pomocnicze metody leczenia DOA, środki ludowe nie mogą zastąpić terapii przepisanej przez lekarza.
Rośliny stosowane w chorobie zwyrodnieniowej stawów: mniszek lekarski, imbir, topinambur, łopian, czosnek, rokitnik zwyczajny.
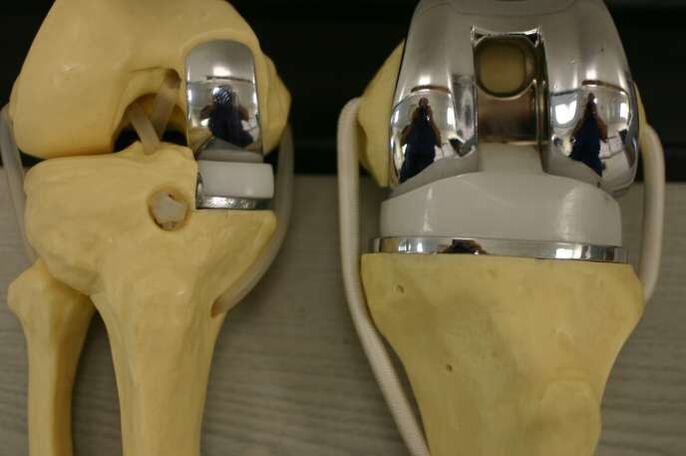
Chirurgia
Interwencja chirurgiczna może być wymagana na wszystkich etapach gonartrozy przy niewystarczającym działaniu środków medycznych. Najczęściej są to zabiegi endoskopowe, w najcięższych przypadkach wskazana jest wymiana endoprotezy.
Rodzaje zabiegów endoskopowych:
- rewizja i rehabilitacja stawu: usuwanie treści zapalnych z jamy maziowej, fragmentów chrząstki;
- ablacja plazmowa lub laserowa: usuwanie przeszkód mechanicznych w jamie maziowej;
- chondroplastyka.
Osteotomia korekcyjna okołostawowa jest wskazana u pacjentów z początkowymi objawami deformacji osiowej kończyny (nie więcej niż 15–20%).
Celem operacji jest przywrócenie normalnej konfiguracji stawu, równomierne rozłożenie obciążenia na powierzchni stawowej i usunięcie uszkodzonych obszarów. Ta procedura pozwala opóźnić endoprotezoplastykę.
Wskazania do wymiany dotkniętego obszaru (lub całego stawu) na sztuczny:
- DOA II-III stopień;
- ciężka deformacja osiowa kończyny;
- aseptyczna martwica podchrzęstnej warstwy kostnej;
- uporczywy zespół bólowy.
Przeciwwskazania do endoprotezoplastyki stawu kolanowego:
- całkowite uszkodzenie stawu;
- niestabilny aparat więzadłowy;
- DOA w wyniku zapalenia stawów;
- uporczywy przykurcz zgięciowy, silne osłabienie mięśni.
W tym przypadku pacjent przechodzi artrodezę – porównanie stawu kolanowego w pozycji fizjologicznej z usunięciem powierzchni stawowych. To łagodzi ból, ale skraca nogę, powodując wtórne zmiany w przeciwległym kolanie, biodrze i kręgosłupie.
Zapobieganie
Profilaktykę przedwczesnego zwyrodnienia chrząstki należy rozpocząć już w dzieciństwie.
Środki ostrożności:
- zapobieganie skoliozie;
- korekta płaskostopia (buty z podbiciem łuku stopy);
- regularne wychowanie fizyczne (ograniczenie ciężkich sportów);
- wykluczenie stałych postaw podczas pracy.

























